جذام یکی از بیماری های مسری است که گاهی از پدر و مادر به کودکان آنها و از بیماران به همسایگان آنان انتقال می یابد و با وضعیت نامطلوب مسکن و تغذیه نیز مرتبط است.« ابن سینا»
جذام (LEPROSY) در طول تاریخ بیش از هر بیماری دیگری باعث وحشت و انزوای انسان ها گردیده است.این بیماری که قدمت زیادی دارد،نوعی بیماری التهابى مزمن است که به وسیله باکتری مایکو باکتریوم لپرا (MYCOBACTERIUM LEPRAE) ایجاد می شود و طیف بالینی آن به پاسخ ایمنی فرد میزبان وابسته است. هر چند بیماری به عنوان یک بیماری مزمن باکتری پوست و اعصاب محیطی مطرح است، ولی در نوع لپروماتوز باعث گرفتاری راههای تنفسی فوقانی نیز می شود.
کارشناسان سازمان جهانی بهداشت بیمار جذامی را چنین تعریف کردهاند:
« یک بیمار جذامی عبارت است از شخصی که دچار ضایعههای هیپو پیگمانته (قرمز رنگ بدون حس)، درگیری اعصاب محیطی، از دست دادن حس و اسمیر پوستی مثبت از نظر باسیلهای اسیدفاست، به صورت منفرد یا مجموعهای از این تغییرات باشد.»
عامل بیماری، یک باکتری به نام مایکوباکتریوم لپرا می باشد. رشد این باکتری بسیار کند است، به طوری که در بافت نرم کف پای موش در طی 13-11 روز تکثیر مییابد.
در محدوده ی 9 ماه تا 20 سال است.
راه ورود عامل جذام به بدن، به طور دقیق مشخص نیست و دوره ی کمون آن بسیار طولانی است. ابن سینا گفته است: "کسی که به تازگی مبتلا به جذام شده و اوایل بیماری را طی میکند، امید به معالجهاش بیشتر است. اما وقتی بیماری ریشه دوانید و وضعیت ثابتی پیداکرد، اگر هم معالجه شود بسیار مشکل است."
با درمان به موقع بیماری نتیجه بسیار مطلوب است. در بیمارانی که دچار ضایعات ناشی از بیحسی اندامها هستند، در صورتی که اقدامهای درمانی نتیجه ندهند، دچار تغییر شکل اندام و استئومیلیت میشوند و گاهی قطع عضو، لازم میشود. همچنین ایریدیوسیکلیت، ممکن است منجر به کاهش بینایی یا کوری شود و کاتاراکت نیز به طور شایعی در نوع لپروماتوز ایجاد میشود.
نکته ی دیگری که در رابطه با سیر طبیعی جذام مهم است این است که کسانی که از نزدیک با این بیماران تماس داشتهاند، آزمون پوستی لپرومین با شیوع زیادی مثبت میشود و لنفوسیتهای تغییرشکل یافته ی ویژه مایکوباکتریوم لپرا و پادتنهای ویژه این باکتری حاکی ازآن است علیرغم شایع بودن عفونت، تنها تعداد کمی از افراد، دچار بیماری آشکار میشوند.
بیشترین شیوع جذام مربوط به آسیا، آفریقا و تا حدودی آمریکای مرکزی و جنوبی و اقیانوسیه میباشد.
سه کشور راس جذام بومی(شایع) عبارتند از : هند، برزیل و اندونزی. این کشورها حدود 85 درصد موارد تشخیص داده شده ی جذام را دارا هستند.
مشخص شده است که خط سیر مناطق جذامخیز کشور ایران، از خراسان شروع شده و پس از گذشتن از مازندران، گیلان، زنجان و آذربایجان به کردستان و کرمانشاه منتهی میگردد.
جذام، روند زمانی خاصی ندارد و با توجه به طولانی بودن دوره نهفتگی، باعث همهگیری یا طغیان نمیشود و حتی با صنعتی شدن بعضی از کشورهایی که این بیماری در آن بومی است، از میزان بروز آن کاسته شده است.
بیماری در هر سنی ممکن است حادث گردد، اما بیشترین شیوع سنی آن در جوانان است. به طوری که در مناطق بومی، بروز سنی بیماری در سنین 35-20 سالگی به اوج میرسد.
در بعضی از نژادها بروز بیماری در مردان بیشتر از زنان است و نوع لپروماتوز بیماری در مردان، دو برابر زنان عارض میگردد. تاثیر فقر، در بروز آن به اثبات رسیده است.
از نظر شغلی، اکثریت جذامیان ایران را کشاورزان تشکیل میدهند، اما در بین بیماران جذامی، کارمند، مهندس، کارگر و... به چشم میخورد.
شایان ذکر است چون حساسیت نژادی نسبت به جذام را نمیتوان از دیگر عوامل بیماری مجزا نمود، بنابراین اگر جذام در منطقهای شایعتر است به علت دخالت عوامل زیستشناسی، اقتصادی واجتماعی است و ارتباطی به منشا نژادی و قومی ندارد.
لازم به ذکر است با توجه به شواهد ظاهری و آزمایشگاهی قابلیت انتقال بیماری در بیشتر بیماران در عرض 3 ماه پس از مصرف مداوم و منظم داپسون (DDS) یا کلوفازیمین و در عرض 3 روز پس از درمان با ریفامپین از بین میرود.
از آنجا که با صنعتی شدن برخی از کشورهای بومی جذام، از میزان بروز آن کاسته شده است و هم اکنون نیز بیشترین موارد آن در اقشار آسیبپذیر جامعه یافت میشود، باید فقر و بیخانمانی و تغذیه نامناسب را از عوامل مساعد کننده ی ابتلا به این بیماری به حساب آورد.
لازم به یادآوری است که حتی پژوهشگران قدیمی نیز به بعضی از این عوامل توجه داشته و مورد تاکید قرار دادهاند، به طوری که در دایرةالمعارف قانون علاوه بر تماس خانوادگی و انتقال داخل رحمی بیماری، به تاثیر دما و وضعیت نامطلوب تغذیه نیز به عنوان عوامل زمینهساز بروز جذام اشاره شده است.
انسان تنها مخزن بیماری میباشد.همچنین میمون مانگابی (MANGABEY) که نوعی میمون دنیای جدید است به صورت طبیعی آلوده میشود.
راه های انتقال بیماری عبارتند از: دستگاه تنفس، دستگاه گوارش، پوست، از طریق رحم مادر به نوزاد، تماس با حیوانها، حشرات و خاک محیط اطراف.
چون دوره کمون بیماری طولانی است، راه اصلی ورود عامل بیماری جذام به بدن مشخص نمیباشد، ولی محتملترین راه، دستگاه تنفسی میباشد.
جذام تر یا همان لپروماتوز، واگیردار میباشد. با توجه به اینکه این افراد در هر شبانهروز حدود صد میلیون باسیل جذام را از طریق ترشحات بینی خود به محیط خارج دفع میکنند، اما بیماری جذام به آسانی منتقل نمیشود و انتقال آن مستلزم تماس طولانی و چندین ساله با بیماران مبتلا به جذام می باشد. بر همین اساس انتقال آن به پرسنل بیمارستانی بسیار ناچیز میباشد.
با توجه به اینکه عامل جذام در بدن پشه خاکی و ساسهایی که از بیماران درمان نشده تغذیه کردهاند یافت شده است، احتمال اینکه بیماری از طریق نیش حشرات منتقل شود وجود دارد، ولی هنوز به اثبات نرسیده است.
لازم به ذکر است با توجه به شواهد ظاهری و آزمایشگاهی قابلیت انتقال بیماری در بیشتر بیماران در عرض 3 ماه پس از مصرف مداوم و منظم داپسون (DDS) یا کلوفازیمین و در عرض 3 روز پس از درمان با ریفامپین از بین میرود.
| نظرات دیگران ( ) |
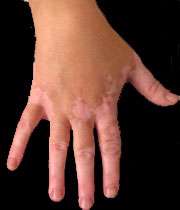
"برص" یا "ویتیلیگو" که در قدیم به آن "پیسی" می گفتند، نوعی بیماری التهابی پوست است.
این بیماری معمولا به صورت لکه های سفید رنگ و به طور قرینه در دو سمت بدن خود را نشان می دهد.
می گویند علت مشخصی برای پیدایش برص و درمان قطعی آن وجود ندارد.
برای این که به درستی یا نادرستی این گفته پی ببریم پای صحبتهای دکتر امیرهوشنگ احسانی، متخصص پوست و مو نشسته ایم تا ما و شما را بیشتر با این بیماری آشنا کند...
آقای دکتر بهتر است بحث مان را با تعریفی از این بیماری شروع کنیم، برص چیست؟
یکی از بیماری های پوستی که از مدتها پیش بشر آن را شناخت و تحت عنوانهای مختلف از آن یاد کرد، بیماری "برص" یا همان "لک و پیس" می باشد که در اصطلاح علمی به آن "ویتیلیگو" می گویند. انسانهای اولیه این بیماری را نوعی جذام می دانستند و متاسفانه با بیماران مبتلا مانند بیماران جذامی رفتار می کردند و آن ها را از خود طرد می کردند و این بیماران مجبور بودند تا آخر عمر تنها زندگی کنند. این در حالی است که برص یک بیماری "خود ایمنی" است که در آن بدن بر علیه خودش شروع به مبارزه می کند، یعنی رنگدانه پوست به عنوان یک ماده خارجی به حساب می آید و بدن سعی می کند رنگدانههای خودش را از بین ببرد و نتیجه این می شود که در نقاطی از بدن لکه هایی کاملا سفید که فاقد رنگدانه هستند ایجاد می شود.
با این حساب هیچ علتی برای پیدایش این بیماری وجود ندارد؟
همان طور که گفته شد، خیر. اما اگر این بیماری در یکی از اعضای خانواده وجود داشته باشد، امکان این که در دیگر افراد خانواده هم این بیماری دیده شود وجود دارد، زیرا برص ممکن است از طریق ژنتیک از پدر، مادر یا خانواده نزدیک به فرد برسد، اما امکان ابتلای وراثتی آن تنها 20 درصد است. بنابراین ممکن است هرکس با زمینه ژنتیکی یا غیر ژنتیکی به این بیماری مبتلا شود.
در چه سنی، افراد بیشتر درگیر این بیماری می شوند؟
در هر سنی ممکن است اتفاق بیفتد، ولی بیشترین سن ابتلا بعد از دو سالگی است، زیرا این بیماری معمولا مادرزادی نیست و در سنین جوانی بیشتر رخ می دهد. با این حال ما مبتلایانی زیر دو سال یا حتی افرادی که در سن بالا به این بیماری دچار شدهاند را دیدهایم.
آقای دکتر، امکان ابتلا در چه مناطقی از بدن بیشتر است؟
لک و پیس ابتدا از مناطقی که بیشتر تحت فشار هستند شروع می شود، مثل آرنجها، زانوها و نشیمنگاه، بعد ممکن است در نقاط دیگر بدن گسترش پیدا کند. در بعضی افراد هم که به این بیماری دچار شدهاند، ابتلا پس از زخم شدن ناحیه، به وجود آمده است.
با توجه به این که می گویید علت خاصی برای پیدایش برص وجود ندارد، آیا پس از ابتلا، مشخص است که بیماری چه سیری را طی می کند و تا چه حد پیش می رود؟
خیر، روند پیشرفت هم قابل پیشبینی نیست و این که بیماری در آینده چه سیری را طی می کند و آیا کسی که دو یا سه لکه سفید دارد، لکههایش اضافه یا محدود می شوند، یا اصلا خود به خود خوب می شود یا نه، کاملا مشخص نیست، مثلا در فردی ممکن است دو یا سه لکه سالیان سال ثابت بماند، در حالی که در فردی دیگر ظرف مدت کمتر از چهار ماه لکهها سطح وسیعی از بدن را بپوشانند. دانشمندان هنوز نتوانسته اند چگونگی سیر بیماری را کشف کنند، اما در مواردی که لکهها محدود هستند، می توانند از طریق دارو یا پیوند، آن را کنترل نمایند.آیا این بیماری می تواند سلامتی انسان را به خطر بیندازد؟
ابدا. این بیماری یک درگیری پوستی است که ممکن است به علت نمایان بودنش فقط از نظر روحی فرد را دچار مشکل کند، اما از نظر جسمی هیچ مشکلی برایش ایجاد نمی کند. تنها در مواردی که این لکهها در چشم یا گوش بیمار ایجاد شود، ما او را برای درمان به متخصصان مربوطه معرفی می کنیم.
اگر لکهها در سر باشند چطور؟ ممکن است آن قسمت از سر دچار ریزش مو شود؟
خیر. فقط ممکن است موهای آن ناحیه از سر سفید شوند که در این صورت درمان بسیار سخت و امید به بهبود بیماری کم می شود.

آیا رنگ پوست می تواند تأثیری در به وجود آمدن یا تشدید بیماری داشته باشد؟
خیر، تاثیری ندارد. اما چون لکهها سفید هستند، در افراد سفید پوست خیلی ایجاد مشکل نمی کنند، برای مثال اروپایی ها در صورت ابتلا کمتر به فکر درمان هستند، چون رنگ سفید پوست شان مانع نمایان شدن لکهها می شود، برعکس در نژاد سیاه به علت تضاد شدید رنگ پوست و رنگ لکهها این بیماری بیشتر خود را نشان می دهد و فرد را مجبور به پیگیری و درمان می نماید.
آفتاب چطور، برای این بیماران مضر است یا نه؟
این افراد به علت از دست دادن رنگدانههای بدن، زودتر دچار آفتاب سوختگی می شوند و پوستشان نیاز به محافظت بیشتری در برابر آفتاب دارد، بنابراین مبتلایان باید نواحی سفید شده را کاملا با ضد آفتاب بپوشانند تا دچار آفتاب سوختگی شدید نشوند. اما در مواردی هم طبق نظر پزشک و تحت شرایطی خاص، آفتاب به عنوان یک عامل درمانی در بیماران به کار می رود.
آیا این بیماری واگیر دارد، یعنی ممکن است با دست دادن یا تماس پوستی با فرد مبتلا ما هم دچار شویم؟
به هیچ وجه. این بیماری به هیچ عنوان ممکن نیست از فردی به فرد دیگر، از طریق ارتباط پوستی یا هر نوع ارتباط دیگری سرایت کند. این افراد می توانند مانند همه ازدواج کنند، بچه دار شوند و مشکلی هم نداشته باشند. اما باید این را هم بدانید که وجود برص می تواند باعث طلاق همسران شود. ناگفته نماند که این فقط به این علت است که شاید طرفین نتوانند از نظر ظاهری شرایط طرف مقابل را قبول کنند، وگرنه مشکلی از نظر جسمی یا واگیردار بودن بیماری وجود ندارد.
بیماران مبتلا به برص چقدر می توانند به بهبودشان امیدوار باشند، آیا اصلا درمان قطعی برای این بیماری وجود دارد؟
متأسفانه خیر. همانطور که علت و روند پیشرفت بیماری مشخص نیست، درمان قطعی هم برای آن وجود ندارد. در برخی افراد ممکن است درمان دارویی یا پیوند جواب بدهد و بیمار دیگر ضایعه ای در بدن نبیند، در حالی که در افرادی دیگر، بیماری حتی پس از پیوند هم ممکن است دوباره عود کند.
روشهای درمانی برص چیست؟
یکی درمان دارویی به وسیله کورتون است که می تواند تا حدودی بیماری را کنترل و از گسترش آن جلوگیری کند، اما به علت عوارض زیاد مصرف کورتون در طولانی مدت نمی توان از آن استفاده کرد و از این روش در مواردی که لکهها محدود هستند استفاده می شود.
روش دیگر پیوند پوست است که این روش هم در مواردی که لکهها محدود هستند و در طی سه یا چهار سال پیشرفت نکردهاند، استفاده می شود. بیشتر افرادی که برص، صورت آن ها را درگیر کرده از این روش استقبال می کنند.
روشهای درمانی فوتوتراپی و لیزر اگزایمر هم برای موارد محدود بودن لکه به کار می روند که 40 تا 50 درصد بهبودی را در پی دارند و می توانند جلوی پیشرفت بیماری را نیز بگیرند.
| نظرات دیگران ( ) |

آوارگی جمعیتهای انسانی بر اثر جنگ، همیشه زمینهساز بروز و همهگیر شدن بیماری وبا در مناطق گوناگون جهان بوده است.
کابوس «وبا» در حوزه ادبیات
«وبا» از دوران کهن، سایه ی وهمناک خود را بر زندگی نسلهای انسانی افکنده است.
طغیان «وبا» در دورههایی از تاریخ، قربانیان بیشماری برجای گذاشته و هراس از این بیماری، تا حوزه شعر و قصه و ادبیات ملتها دامن کشیده است. نمونههایی از اشعار شاعران ایرانی وجود دارد که به گونهای در آنها خطر وبا، به صورت نمادین مطرح شده است. بد نیست بدانید که نام «عشق سالهایی وبایی» بر یکی از آثار معروف «گابریل گارسیا مارکز» نویسنده بزرگ آمریکای لاتین ماندگار شده است و نمایانگر این واقعیت است که زنجیره وبا، به صورت یک دور تسلسل باطل در کره مسکونی ما قربانی گرفته است و در آستانه سده بیست و یکم، همچنان در صدر دشمنان سلامتی بشر قرار دارد.
به همین دلیل سازمان جهانی بهداشت، تلاشهای خود را برای گسستن این زنجیره به کار گرفته است تا با ایمنسازی تدریجی مناطق وباخیز، راه مهار و ریشه کنی این بیماری مرگ بار تاریخ بشر را هموار کند.
تلاش جهانی برای قطع زنجیره «وبا»
بیماری وبا، در فصل مساعد سال و در ایران در اردیبهشت ماه امکان بروز و شیوع پیدا میکند و منحنی شیوع بیماری در تابستان اوج میگیرد و با فرا رسیدن پاییز دامنه انتشار بیماری کاهش یافته و در ماه آذر به صفر میرسد.
پایان شیوع بیماری در ماه میانی پاییز به منزله نابودی میکروب این بیماری نیست، بلکه میکروبها همانطورکه اشاره شد تا درجات معینی از سرما نیز در زمستان زنده میمانند و در بهار سال بعد دوباره چرخه بروز و شیوع بیماری از سرگرفته میشود. بنابراین رعایت بهداشت در تمام زمینهها میتواند نقش مهمّی در مهار این بیماری داشته باشد.
نشانههای بیماری وبا
اسهال و استفراغ از نشانههای بیماری وباست. در اسهال وبایی گاهی رشتههای سفید نیز دیده میشود. این نوع اسهال به هیچ وجه اسهال خونی نیست و در بسیاری موارد در حد خفیف و متوسط است. در صورت عارض شدن بیماری شدید بیمار درد شکم ندارد و مدفوع آبکی و جاری است. با شدت گرفتن اسهال ظرف چند ساعت بیمار به اغماء میرود و اگر به موقع به یک مرکز درمانی رسانده نشود، جان خود را از دست میدهد. بنابراین کاهش شدید آب بدن علت اصلی مرگ بیمار وبایی است. افراد به محض مشاهده این نشانهها باید به مرکز بهداشتی و بیمارستانی مراجعه کنند و با دادن آزمایش (در صورت نوع متوسط) بستری شوند.

چرخه انتقال بیماری
انتقال فرد به فرد در بیماری وبا وجود ندارد و دست زدن به بیمار مثل ایدز یا هپاتیت اشکالی ندارد و بیماری از این طریق انتقال نمییابد. تنها راه انتقال این بیماری از طریق مدفوع فرد مبتلا میباشد.
آشامیدن آبهای آلوده بهویژه در فصل گرما برای رفع تشنگی، استفاده از آبهای آبیاری درختان برای شست و شوی میوهها، خرید انواع خوراکیهای خام و بستنی از دستفروشان و مصرف یخ آلوده امکان انتقال میکروب بیماریهای رودهای و اسهالی مثل "وبا" را افزایش می دهد. بنابراین کوتاه کردن مرتب ناخنها برای جلوگیری از تجمع آلودگی در زیر آنها، شست وشوی مرتب دستها با آب و صابون پس از توالت، شستن کاهو و سبزیجات با آب سالم و ضدعفونیکردن آنها با مایع ظرفشویی یا ضدعفونی کننده، جوشاندن کشک مایع و شیر پاستوریزه نشده و دفع مناسب زبالهها میتواند این چرخه انتقال را متوقف کند.
آشنایی مسئولان و کارکنان یک مرکز درمانی، از دربان گرفته تا پزشک معالج میتواند در درمان و نجات بهموقع یک بیمار حاد وبایی مؤثر واقع شود.
بیماری باید ظرف 48 ساعت توسط مسئولین وزارت بهداشت به سازمان بهداشت جهانی اطلاع داده شود. اما متأسفانه روند اطلاع رسانی به سازمان بهداشت جهانی، اکنون توسط کشورها رعایت نمیشود. دلیل این مورد نیز برخوردهای نامناسب سیاسی و اقتصادی با کشور درگیر این نوع بیماریهاست. بههمین جهت کشورها از ترس تحریم اقتصادی ترجیح میدهند این نوع موارد را گزارش ندهند.
شبکه مراقبت بیماریهای همهگیر
مراقبت به معنی استفاده به موقع و صحیح از اطلاعات مربوط به وقایعی است که ثبت و جمعآوری شده و در یک مرکز طبقهبندی میشود. براساس این اطلاعات شاخصهای بهداشتی مشخص میشود و نقاط قوت و ضعف یک بیماری و مسائل بهداشتی، تعیین و امکان اصلاح و مبارزه با بیماری فراهم میشود. در واقع مجموع اطلاعات بهدست آمده بهصورت گزارش مستند به مسئولان مربوطه برای اصلاح و بهبود شاخصهای بهداشتی ارائه میشود تا اقدامات مقتضی صورت پذیرد.
نظام مراقبت بیماریهای همهگیر، یک نظام پیوسته است که از مراکز بهداشتی کشورها شروع و به مرکز سازمان بهداشت جهانی ختم میشود. چگونگی برخورد با بیماریهای همهگیر متفاوت است. در جایی که بیماری اسهال آبکی حاد در افراد 5 سال به بالاتر مشاهده شد نیازی به آزمایش نیست و باید به وبا مشکوک شد و مراقبتهای بهداشت و درمان را آغاز کرد. مردم آنقدر باید با تعاریف بیماری وبا آشنا باشند که خودشان با مشاهده نشانهها بلافاصله به مرکز بهداشتی منطقه گزارش دهند.
پیامهای بهداشتی صریح نیست
به اعتقاد کارشناسان بهداشتی پنهان کردن اخبار بهداشتی به مصلحت هیچکس و هیچجا نیست. این نکته بهویژه در مرزهای داخلی یک کشور، اهمیت بیشتری به خود میگیرد، زیرا علاوه بر زیانهای اقتصادی و سیاسی، جان انسانها را نیز به خطر میاندازد.
افراد بهدلیل عدم اطلاع کافی از بروز یک بیماری، مبتلا میشوند و جانشان به خطر میافتد. بی تردید مسأله بیماری وبا نیز بهعنوان بیماری بومی ایران، مسئولیت دستگاههای مرتبط امور بهداشتی را دوچندان میکند و ارائه اطلاعات همگانی و آموزش فراگیر از طریق رسانههای جمعی بهویژه صدا و سیما میتواند در کاهش این بیماری موثرتر واقع شود.
یک خانم خانهدار در این مورد میگوید: چندی پیش از طریق تلویزیون و در برنامههای مختلفی راجع به رعایت اصول بهداشتی در استفاده از سبزی و میوه و آب بهداشتی اطلاعاتی کسب کردم که بهصورت ابهامآمیزی نیز امکان ابتلا به بیماریهای واگیردار را گوشزد میکرد امّا اعلام مستقیم و هشدارهای به موقع گویا چندان مورد توجّه مسئولان نیست.
به اعتقاد کارشناسان پنهان کردن اطلاعات و اخبار مربوط به شیوع بیماریهای همهگیر که با جان شماری از انسانها سرو کار دارد ،هر نوع مصلحتاندیشی مسئولان را تحتشعاع قرار داده و زیر سوال میبرد. بنابراین اطلاعات شفاف و بهموقع تنها راه حل منطقی است.
| نظرات دیگران ( ) |
محیط زندگی مشترک با حیوانات، بیماری های مشترکی را رقم می زند که از آنها با عنوان "بیماری های مشترک بین انسان و دام" نام می برند. در این میان بیماری های نو پدیدی نیز وجود دارند که مداخله ی انسان ها در طبیعت، گاه به آن دامن می زند.

برخی از آنها می توانند چنان فاجعه بار باشند که تلفاتی نظیر جنگ بر جای گذارند. این بیماری ها از طریق حیوانات و مواد غذایی و محصولات جانبی به دست آمده از آنها (گوشت، پوست، پشم و...) ممکن است به انسان منتقل شوند.
13 تیرماه به عنوان "روز ملی مهار بیماری های مشترک انسان و حیوان" نام گذاری شده است، اما متأسفانه اهمیت بیماری های مشترک در کشور ما چندان شناخته شده نیست.
از آنجایی که پیشگیری، مهم ترین گام در مهار بیماری به شمار می آید و این امر به سرویس های دامپزشکی ارتباط دارد، گفت و گویی را با "دکتر سید جاوید آل داوود، عضو هیأت علمی دانشگاه دامپزشکی تهران و رئیس جامعه ی دامپزشکی حیوانات کوچک " انجام داده ایم . وی در این گفت وگو تأکید می کند وجود دامپزشک در مراکز تولید مواد غذایی یک ضرورت اجتناب ناپذیر است. دکتر آل داوود در عین حال یادآور می شود، در تماس با حیوانات حتماً باید احتیاط کرد.
? با ورود بیماری های جدید مشترک بین انسان و دام مثل آنفلوآنزای مرغی، آیا بیماری های قدیمی تحت کنترل درآمده است؟
بیماری های قدیمی همچنان وجود دارند و نه تنها ریشه کن نشده، بلکه بعضی از آنها افزایش نیز یافته اند! مثلاً سل و تب مالت (بروسلوز) افزایش نشان می دهد، البته برخی این افزایش آماری را به پیشرفت های تشخیصی نسبت می دهند که لازم است بدانیم همراه با پیشرفت های تشخیصی، در امر درمان نیز راه کارهای نوینی کشف شده است.
? دلیل این اتفاق چیست؟
عدم توانایی در اطلاع رسانی مشکل بزرگی است، اما مطلب دیگر با همان میزان اهمیت، مشکلی است که در زمینه ی تحقیقات وجود دارد و معمولاً بودجه ی بسیار کمی را به این امر اختصاص می دهند. در ضمن، کار عملی و سیستماتیک نیز انجام نمی شود. در حقیقت لازم است که سازمان دامپزشکی، متولی این امر باشد اما عملاً وزارت بهداشت این کار را انجام می دهد و سهم بسیار زیادی از بودجه ی تحقیقاتی را در ارگان های اجرایی صرف می کند، در حالی که جامعه ی دانشگاهی از آن بی بهره می ماند. مثلاً در رابطه با آنفلوآنزای مرغی از جانب وزارت بهداشت زحمت زیادی کشیده شد که دامپزشک ها نقش بسیار پررنگی در این بین داشتند و بیماری با توجه به هم مرزی با کشورهایی مثل ترکیه ، افغانستان و عراق به خوبی مهار شد. اما نه تنها از دامپزشک ها ها تقدیری نشد، بلکه نقش آنها به عنوان یکی از مهره های اصلی مهار این بیماری نادیده گرفته شد و طبیعی است در این شرایط افراد انگیزه های خود را از دست خواهند داد.
? آیا بیماری های مشترک بین انسان و حیوان قابل پیشگیری اند؟
به طور کلی دامپزشکی از نظر بحث بهداشتی به دو قسمت کلی تقسیم می شود:
- بهداشت بیماری هایی که مستقیماً از حیوان منتقل می شوند
- بهداشت محصولات حیوانی
همان طور که می دانیم برخی از حیوانات با انسان ارتباط مستقیم دارند، به خصوص در سطح شهرها که بسیاری از آنها حیوانات خانگی به شمار می آیند (سگ ، گربه ، موش ، پرنده های مختلف و...) که می توان گفت: قادر به انتقال بسیاری از بیماری ها هستند و در واقع وظیفه ی دامپزشک ها کنترل این بیماری هاست. البته میزان بیماری های منتقله از حیوان به انسان، بسیار کمتر از بیماری های انسان به انسان است و 100 درصد آنها قابل پیشگیری است.
? این درصد را می توان به بیماری های جدید هم تعمیم داد؟
بله، در مورد برخی از بیماری ها که به آنها بیماری های نو پدید می گویند مثل جنون گاوی ، تب کریمه کنگو و... نیز چنین موضوعی صادق است. اگر این بیماری ها به انسان منتقل شوند و فرد نسبت به آنها ایمنی نداشته باشد، می تواند کشنده و غیر قابل پیشگیری باشد.
? ایدز را هم می توانیم از بیماری های منتقله از حیوان به انسان به شمار آوریم؟
بله! با توجه به منشأ یابی جدیدی که توسط محققان انجام شده است و منشأ آن را در گوریل ها تشخیص داده اند، می توان چنین گفت.
? به جز مواد غذایی و ارتباط مستقیم، آیا محصولات تولیدی از حیوانات هم می توانند بیماری را منتقل کنند؟
بله، برخی از بیماری ها از طریق محصولات به دست آمده از حیوانات قابل انتقال هستند، مثلاً برخی از لوازم آرایشی - بهداشتی که در تهیه آنها از چربی های حیوانی و... استفاده می شود، می توانند منشأ این انتقال باشند.
? اقدامات پیشگیرانه قبل یا بعد از تولید محصولات انجام می شود؟
معاینات هم قبل از کشتار و هم بعد از کشتار اهمیت دارند و باید تدابیری اندیشیده شود که خطر کاهش یابد. اینجاست که لزوم وجود یک دامپزشک در صنایع غذایی مشخص می شود. مثلاً برای کارخانه ی سوسیس، کالباس یا محصولات لبنی باید دامپزشک هم داشته باشند، چرا که اطلاعات مهندسین صنایع غذایی در زمینه بیماری ها کم است.
? در زمینه ی واردات هم این دقت صورت می گیرد؟
باید این کار انجام شود، اما این مشکل وجود دارد که برخی اوقات به دلیل ارزان بودن یک سری مواد، قصور در تأییدات بهداشتی صورت می گیرد. مثلاً بعد از انفجار چرنوبیل یک سری از مواد غذایی به دلیل ارزانی وارد ایران شد، در حالی که سایر کشورها این کار را نکردند. در رابطه با صادرات هم تبعیض وجود دارد، مثلاً تن ماهی در داخل کشور با مجوز وزارت بهداشت تولید می شود، ولی همین محصول وقتی می خواهد صادر شود، باید مجوز دامپزشکی داشته باشد.
? فکر کنم! بد نیست اندکی هم به بیماری ها بپردازیم، به عنوان اولین مورد به تب مالت اشاره کنید!
تب مالت در واقع یک بیماری باکتریایی است که برخی از سویه های بروسلا آن را تولید می کنند و به آن بروسلوز هم می گویند، در واقع یکی از استثنائات بیماری های مشترک هم هست، چون انتقال انسان به انسان ندارد و اختصاصاً باید از دام (گوسفند ، گاو و سگ) منتقل شود که بیشتر از طریق خوراکی است، مثل نوشیدن شیرخام گاو یا آبی که توسط سگ، آلوده شده باشد.
? سایر محصولات لبنی چطور؟ این بیماری را منتقل می کنند؟
چون سایر محصولات لبنی فرآیند می شوند و تحت حرارت قرار می گیرند، مشکلی ندارد. اگر حیوانی دچار تب مالت باشد در پی درمان آن نیستند، زیرا درمانی طولانی مدت و پرهزینه دارد، بلکه حیوان را علامت گذاری می کنند و به کشتارگاه می فرستند و در واقع روش های ریشه کنی را اعمال می کنند.
?آیا ریشه کنی در ایران هم انجام می شود؟
البته بحث ریشه کنی یکی از راه های بسیارمهم و منحصر به فرد در زمینه ی بیماری ها بوده که مستلزم مدیریت خاصی است، مثلاً زمانی که در انگلیس جنون گاوی مطرح شد، دولت گاوهای بیمار را گران تر می خرید و این باعث شد که دامداران نه تنها تمایل به فروش داشته باشند، حتی برای این کار از یکدیگر پیشی بگیرند، ولی در ایران برای ریشه کنی، هزینه ی خسارتی که دولت متحمل می شود، بسیار پایین است، بنابراین دام دار سعی می کند که از علامت گذاری شدن دام خود جلوگیری کند تا آن را به قیمت بالاتری بفروشد.
? علائم بیماری تب مالت چیست؟
در حیوان علامتی ندارد و در انسان، دردهای مفصلی را باعث می شود. معمولاً درمان آنتی بیوتیکی و چند دارویی دارد و طول درمان زیاد است و برخی از عوارض مثل ناراحتی های مفصل و ستون مهره ها به جا خواهد ماند.
? میکروب این بیماری با حرارت از بین می رود؟
بله، اگر میکروب تب مالت در شیر باشد و بجوشانند از بین می رود. معمولا مهم ترین باکتری سل است که آن هم در دمای 80 - 70 درجه ی سانتی گراد به مدت 20 دقیقه از بین می رود.
? لطفاً در رابطه با بیماری توکسوپلاسموز توضیح بفرمایید!
توکسوپلاسما، تک یاخته ای است که از طریق مدفوع انتقال می یابد و این بیماری نام گربه را یدک می کشد، اما عامل بیماری می تواند هم در گربه ی آلوده شده و هم در گوشت گاو و گوسفندی که علوفه ی آلوده خورده اندف وجود داشته باشد. روش انتقال هم از طریق مدفوع 3 روز مانده ی گربه است.
در اینجا لازم است بدانید که احتمال انتقال توکسوپلاسموز از کباب و همبرگری که خوب پخته نشده اند، بیشتر از مدفوع 3 روز مانده ی گربه است!!
اگر میکروب در3 ماهه ی اول بارداری وارد بدن فرد باردار شود، باعث سقط می شود که البته به سطح ایمنی افراد هم بستگی دارد و چون اکثر دام هایی که کشته می شوند، آلوده هستند، باید در زمینه ی مصرف گوشت بسیار احتیاط کرد.
| نظرات دیگران ( ) |
آنفلوآنزا اپیدمی نشده است
در حالی که شروع فصل سرما، همیشه همراه با افزایش انواع بیماریهای تنفسی، آنفلوآنزا و سرماخوردگی است، رئیس جامعه پزشکان متخصص داخلی اوایل هفته گذشته نسبت به شیوع بیماری آنفلوآنزا بهخصوص در شهر تهران هشدار داد.

دکتر ایرج خسرونیا با بیان این که در حال حاضر یک درصد از مردم تهران مبتلا به آنفلوآنزا هستند، گفت: با توجه به شیوع سرماخوردگی در این فصل، نوعی آنفلوآنزا به تازگی در سطح تهران و سایر شهرستانهای کشور شیوع یافته و متاسفانه تعداد زیادی از شهروندان را مبتلا کرده است.
این پزشک متخصص داخلی همچنین گفت: بیماریای که اخیرا در کشور شایع شده است و به صراحت میتوان در مورد آن اظهار نظر کرد، نوع جدیدی از آنفلوآنزای انسانی است که تعداد زیادی از مردم را درگیر کرده است، به طوری که میتوان گفت در هر خانواده حداقل دو نفر به این بیماری مبتلا شدهاند و حتی در مواردی این بیماری منجر به فوت افراد میانسال شده است.
این در حالی است که رئیس جامعه پزشکان داخلی کشور بدون اشاره به اعداد و ارقام درباره تلفات و مرگ و میر ناشی از این بیماری گفت: افراد مسن، کودکان و بیماران تنفسی، به خصوص مبتلایان به عفونتهای ریوی و برونشیت مزمن بیش از همه در معرض خطر این بیماری قرار دارند و موارد زیادی از مرگ و میر ناشی از این نوع آنفلوآنزای جدید انسانی به علت عفونتهای ثانویه آن در این افراد دیده شده است.
شیوع این بیماری در کشور، در حالی از سوی رئیس جامعه پزشکان ایران اعلام شد که تا کنون هیچ یک از مسئولان بهداشتی و درمانی نسبت به این مسئله اظهار نظری نکردهاند.
این در حالی است که معاون مرکز مدیریت بیماریهای وزارت بهداشت در این رابطه به همشهری میگوید: در ماههای اخیر با افزایش موارد بیماری آنفلوآنزای انسانی مواجه بودهایم، اما این مسئله با توجه به فصل سرما امری طبیعی است و اصلا نگرانکننده نیست.
دکتر عبدالرضا استقامتی گفتههای رئیس جامعه پزشکان، مرگ و میر در اثر ابتلا به این بیماری را تکذیب نمیکند، اما میگوید: ما در زمان حاضر فقط می توانیم بگوییم که موارد آنفلوآنزای انسانی در ماههای اخیر نسبت به ماههای قبل بالا رفته است، اما عدد آن را نداریم.
آنفلوآنزا را اشتباه نگیرید، در این میان دکتر حمید عمادی، عضو هیات علمی دانشگاه علوم پزشکی تهران و متخصص بیماریهای عفونی نیز با تاکید بر این که آنفلوآنزا در بسیاری از موارد با دیگر بیماریها بهخصوص بیماریهای تنفسی اشتباه گرفته میشود، به همشهری میگوید: در حال حاضر تعدادی از بیماریهای تنفسی شایع شدهاند، اما آنفلوآنزا از نظر ظاهری علائم شدیدی دارد، بیمار را بدحال میکند و با سرفههای شدید، درد و کوفتگی عضلات بدن همراه است، بهطوری که افرادی که بیماری آسم دارند، ممکن است این بیماری در آنها حتی کشنده باشد، برای همین نباید علائم بیماریهای دیگر و حتی سرماخوردگی را به این بیماری نسبت داد.
دکتر مهرناز رسولینژاد، متخصص بیماریهای عفونی نیز با بیان این که این بیماری به هیچوجه اپیدمی نشده، ولی به هر حال الآن فصل آنفلوآنزاست، به همشهری میگوید: در هر صورت برای این که بدانیم این بیماری امسال شیوع نگرانکنندهای پیدا کرده یا نه، باید آمار مبتلایان به این بیماری را با سالهای گذشته مقایسه کنیم و با این صراحت در مورد اپیدمی این بیماری صحبت نکنیم، چون با این کار فقط مردم را بیجهت نگران خواهیم کرد.
توصیههایی برای پیشگیری
در حالیکه متخصصان عفونی معتقدند، وضعیت آنفلوآنزا بر خلاف نظر رئیس انجمن پزشکان داخلی ایران به هیچوجه نگرانکننده نیست، با این حال برای پیشگیری از این بیماری رعایت نکاتی را ضروری میدانند.
به گفته دکتر عمادی مهمترین اصل این است که کسانی که در معرض این بیماری هستند، از قبیل پرسنل پزشکی یا افراد میانسال، حتما اقدام به تزریق واکسن کنند. همچنین افرادی که اقدام به برداشتن طحال خود کردهاند، یا عفونت HIV دارند و یا اینکه شیمیدرمانی میشوند و نارسایی کلیوی و کبدی دارند، حتما باید از واکسن آنفلوآنزا استفاده کنند.
دکتر عمادی ادامه میدهد: این بیماری از قطرکهای تنفسی منتقل میشود که میتواند دیگران را به راحتی آلوده کند، البته نه از طریق هوا، بلکه از طریق عطسه و سرفه یا دست زدن به اشیاء دیگر.
از خانه خارج نشوید
طبق نظر کارشناسان علایم اولیه آنفلوآنزا شبیه سرماخوردگی است و با سرفه، استخوان درد، تب مختصر و ضعف عمومی در بدن ظاهر میشود. پس از چند روز هم استخوان درد و ضعف عمومی تشدید می شود و به علت همین ضعف، زمینه برای ورود سایر میکروبها به بدن بیمار فراهم شده و در نهایت منجر به عفونتهای ریوی، گلو و عفونت در سایر قسمتهای بدن میگردد.
دکتر رسولینژاد نیز با اشاره به این که از آنجا که در مرحله اول ابتلا به بیماری به دلیل ویروسی بودن آن، داروهای آنتیبیوتیک نمیتواند موثر باشد، میگوید: درمان اولیه باید از طریق استراحت، نوشیدن مایعات گرم و خوردن مواد غذایی سبک انجام شود.
وی خاطر نشان میکند:
اما در صورت بروز عفونت به دنبال ضعف بدن باید درمان از طریق مصرف داروهای آنتی بیوتیک آغاز گردد تا از شدت بیماری جلوگیری شود.
همچنین افرادی که مبتلا به آنفلوآنزا هستند، 48 تا 72 ساعت از خانه خارج نشوند و زیر نظر پزشک از داروهای ویروسی که طول دوره بیماری را کوتاه میکنند، استفاده کنند.
| نظرات دیگران ( ) |
