
زندگی انسان به سلامت مشتی تپنده در درون سینه اش گره خورده است، که اگر به تپش بی وقفه و خستگی ناپذیر خود ادامه دهد انسان نیز به زندگی ادامه خواهد داد و اگر دمی، تنها دمی از حرکت باز ایستد ، انسان نیز زندگی را وا می نهد و با آن به ناچار وداع می کند. انسان با تمام ادعاهایش به این توده کوچک ماهیچه و رگ وابسته است که به زحمت به اندازه مشت آدمی است. آیا بیمارانی را که در نتیجه یک دوره عارضه قلبی و در اثر یک بی احتیاطی (کار سنگین ، ورزش ، و یا وارد آمدن فشار عصبی ناگهانی ) دچار ایست قلبی شده اند، دیده اید، که چگونه در یک لحظه، قلب یاری نمی کند و در نیمه ی راه باز می ماند، به یکباره مرگ بر سیمایشان سایه می افکند و تسلیم وار بر هیبت مرگ سر خم می کنند؟ صحنه ی بسیار رقت انگیز و دردآوری است. به ویژه اگر آن فرد از عزیزان و بستگان باشد درد دو چندان و رنج ماندگار خواهد شد. برای اینگونه افراد چه باید کرد و اساساً چگونه بیماری قلبی عارض می شود و چه کسانی مستعد ابتلا به این بیماری و بیماری های زمینه ای آن هستند ؟ در این نوشتار سعی برآن است تا به طور اجمال به این سوالات پاسخ داده شود.
در خود قاره اروپا و در بین کشورهای مختلف آن هم از نظر شیوع بیماری کرونری قلب، تفاوت هایی وجود دارد. در جنوب اروپا، معمولاً این بیماری کمتر از کشورهای شمال اروپا (اسکاندیناوی) و انگلستان است که یکی از علل آن، نحوه رژیم غذایی مدیترانه ای می باشد. بسیاری از افراد عقیده دارند که رژیم غذایی مدیترانه ای که حاوی مقادیر زیادی سبزیجات تازه، سالاد، میوه، ماهی و مقدار نسبتاً کمی گوشت قرمز و لبنیات است، می تواند در مقابل بروز بیماری های قلبی، اثر حفاظتی داشته باشد.
گرچه توصیفاتی از بیماری کرونری قلب در گذشته های دور توسط پزشکان بیان می شد، اماتا بعد از جنگ جهانی دوم، به عنوان یک بیماری شایع مطرح نبود. از بعد از جنگ جهانی دوم، میزان بیماری کرونری قلب به خصوص در مردان جوان افزایش یافت. در ایالات متحده آمریکا، حداکثر این افزایش در سال 1970 رخ داد و سپس میزان آن تا به امروز در حال کاهش است. همچنین این روند کاهش در استرالیا، نیوزیلند و بریتانیا نیز دیده می شود، ولی متأسفانه امروزه در کشورهای بلوک شرق سابق و روسیه، میزان شیوع بیماری کرونری قلب به طور سریعی رو به افزایش است.امروزه اکثر تخت های بیمارستانی در بریتانیا توسط بیمارانی که به نحوی به تصلب شرایین (سفت شدن رگها) دچار هستند، پر شده است
و شایع ترین نوع این بیماری نیز بیماری کرونری قلب می باشد. بیماری کرونری قلب به تنهایی شیوعی بیش از مجموع انواع سرطان ها دارد. شیوع این بیماری در افراد مسن بیش از افراد جوان و در مردان چهار برابر زنان است. در مردان جوان، بعد از تصادفات، بالاترین علت مرگ، این بیماری می باشد.چرا بیماری کرونری قلب تا این میزان در کشورهای پیشرفته شایع است؟ هیچ کس علت اصلی این موضوع را نمی داند، اما رژیم غذایی، استعمال دخانیات، فقدان تحرک کافی از عوامل مهم شیوع زیاد این بیماری در جوامع غربی است.با این حال، بزرگترین پیشرفت، در جراحی قلب و آنژیوپلاستی ایجاد شده است. جراحی بای پس (CABG یا پیوند بای پس شریان کرونری) می تواند باعث تغییر در زندگی بیماران دچار آنژین قلبی شده و در بعضی موارد همچنین موجب کاهش خطر ایجاد سکته های قلبی بعدی گردد. آنژیوپلاستی روشی است که با استفاده از یک بالون (بادکنک) کوچک، رگهای باریک شده و یا مسدود شده، گشاد می شوند. "
کارشناسان هشدار داده اند که ورزش نکردن به اندازه کشیدن یک پاکت سیگار در روز برای بدن ضرر دارد. نداشتن تحرک جسمانی احتمال گسترش بیماری قلبی را مضاعف ساخته و خطر ابتلا به دیابت و فشار خون بالا را افزایش می دهد. پزشکان تخمین می زنند که بین 65 تا 85 درصد جمعیت جهان در انجام ورزش به اندازه ای که برای بدن لازم است، کوتاهی می کنند. حتی کودکان نیز با چنین خطری رو به رو هستند.
براساس آمارها دو سوم کودکان جهان برای بهبود سلامت خود به اندازه کافی تحرک ندارند. با توجه به این آمار و ارقام بیماری قلبی در کمین افراد کم تحرک در تمام گروههای سنی است. پیش از این تصور می شد که سکته قلبی و یا عوارض ناشی از نارسایی قلبی به افراد مسن اختصاص دارد ولی در سالهای اخیر فراوانی مرگ افراد جوان بر اثر سکته های قلبی این توهم را باطل ساخته است پس :در هر کجای جهان زندگی می کنید، هیچ چیز را نمی توانید جایگزین ورزش منظم کنید ،پس با تنها اندکی جنبش تحول بزرگی در زندگی خود ایجاد نمایید .
_ کاهش و یا کنترل فشارخون
بیماری فشار خون بالا یکی از عوامل خطر بیماری قلبی است، متوسط فشار خون باید به طور طبیعی 80/120 میلی متر جیوه باشد که فشار خون طبیعی محسوب می شود. (120 میلی متر جیوه فشار خون حد بالا یا فشار خون سیستولیک و 80 میلی متر جیوه فشار خون حد پایین یا فشار خون دیاستولیک). فشار خون پیشنهادی سازمان های مختلفی که در زمینه بیماری های قلبی فعالند، حفظ فشار خون زیر 90/140 میلی متر جیوه است که بیش از این مقدار بیماری فشار خون بالا یا هیپرتانسیون نامیده می شود. بی توجهی به بیماری فشار خون بالا خطرات عمده ای از قبیل افزایش خطر بیماریهای قلبی - عروقی مثل سکته قلبی و مغزی را به دنبال دارد . درمان بیماری تا حد زیادی می تواند به افزایش طول عمر فرد مبتلا کمک کند.
در صورتی که مبتلا به این بیماری هستید، باید نکات زیر را رعایت کنید:
مصرف نمک را کاهش دهید. سازمان بهداشت جهانی میزان نمک مورد نیاز برای هر فرد را روزانه کمتر از 5 گرم (معادل تقریباً یک قاشق غذاخوری ) اعلام کرده است.اگر وزن شما طبیعی است آنرا در محدوده طبیعی
نگاه دارید و اگر اضافه وزن دارید سعی کنید وزن خود را کم کنید.آن دسته از افرادی که خود به بیماری قلبی مبتلا نیستند ولی زمینه های مثبت این نوع بیماری در افراد خانواده نظیر پدر ومادر و یا بستگان درجه دوم آنان دیده شده است ، بایستی بیش از دیگران در صدد پیشگیری برآیند و همواره با پزشک مشاور در تماس باشند و از راهنمایی های پزشکی بهره برند .
بهتر است همه ما چه آنها که در معرض ابتلا به بیماری قلبی هستند و چه آنها که امیدوراند هیچگاه به این بیماری مبتلا نشوند در آغاز هفته سلامت ، ورزش و تحرک جسمی را به عنوان یک برنامه ثابت و لازم الاجرا در برنامه های روزانه خود بگنجانیم ، ورزشی نظیر پیاده روی صبحگاهی نه هزینه ای در بر دارد و نه وقت بسیاری می طلبد ، ولی فواید بسیاری به همراه دارد ، شور و نشاط حاصل از آن روز شادی را نوید خواهد داد و از سوی دیگر ما را در برابر انواع بیماری های قلبی عروقی، فشار خون، دیابت و بیماری های مفصلی بیمه خواهد کرد . آیا به نظر شما این اندک زمان( در حدود نیم ساعت در هر روز ) ارزش این فواید بسیار را ندارد؟| نظرات دیگران ( ) |
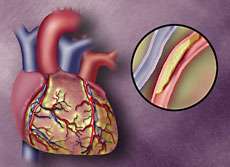
وقتی که اصطلاح بیماری قلبی را می شنوید، اولین واکنش شما چیست؟ ممکن است مثل خیلی از زن ها فکر کنید این بیماری یک بیماری مردانه است و مشکل من نیست!
اما واقعیت این است که بیماری های قلبی یکی از دو علت اصلی مرگ و میر در ایران است. متاسفانه بسیاری از زنان این مطلب را نمی دانند در حالی که درک این مطلب حائز اهمیت است.
- در سال 1381 مطالعه قند و چربی خون افراد در تهران نشان داد که 7/12 درصد زنان سابقه دردهای قلبی دارند، در حالی که این مشکل تنها در 8/8 درصد مردان مشاهده شده است.
- مطالعه دکتر نبی پور در بوشهر نشان داد؛ سابقه سکته قلبی در مردان 4/17 درصد و در زنان 8/19 درصد بوده است.
- 38 درصد زنان یک سال بعد از یک حمله قلبی فوت خواهند کرد.
- در طی 6 سال بعد از یک حمله قلبی، حدود 46 درصد زنان در اثر نارسایی قلبی ناتوان خواهند شد.
- دو سوم زنان که حمله قلبی داشته اند ، به طور کامل بهبود نمی یابند.
واقعیت این است که اگر شما قلب دارید، پس مشکل قلبی نیز می توانید داشته باشید که خوشبختانه کارهای زیادی برای این حل این مشکل می توان انجام داد.این مطالب به شما کمک خواهد کرد که عوامل بیماری قلبی را در خود شناسایی کنید و گام هایی در جهت پیشگیری یا کنترل آنها بردارید. این کارها به خصوص برای زنان میانسال و مسن ارزشمند است، زیرا احتمال بیماری و حمله قلبی در زنان با یائسه شدن، به طور شگفت انگیزی افزایش می یابد.
یک هشتم زنان بین سنین 64-45 سال انواعی از بیماری های قلبی را دارند و این مقدار در زنان بالای 65 سال تا یک سوم افزایش می یابد.
هنوز هم ممکن است فکر کنید، من که در خطر نیستم، چون در حال حاضر بیماری قلبی ندارم.
ممکن است دارای عوامی خطری مانند اضافه وزن، کشیدن سیگار یا فعالیت فیزیکی کم باشید که می تواند خطر ابتلا به بیماری های قلبی را افزایش دهد. شاید در مورد عوامل خطر بیماری های قلبی چیزهایی بدانید، اما باید بدانید که خودتان کدام یک از این عوامل را دارید. چیزی که ممکن است ندانید این است که ،اگر شما حتی یک عامل خطر را داشته باشید، احتمال ابتلا به بیماری قلبی در شما زیاد است.
یک قلب بیمار و آسیب دیده، در انجام فعالیت های روزانه و حتی توانایی شما در کارهای ساده ای مثل قدم زدن یا بالا رفتن از پله، اختلال ایجاد کرده و به شیرینی زندگی شما لطمه می زند.
شما برای پیشگیری از بیماری قلبی، نیروی عظیمی دارید و می توانید از همین امروز شروع کنید. با شناخت عوامل خطری که شما را تهدید می کنند و ایجاد تغییر مطلوب در آنها نظیر تغییر در رژیم غذایی، افزایش فعالیت فیزیکی و اصلاح سایر عادات روزانه خود می توانید تا حد زیادی خطر ابتلا به بیماری قلبی را کاهش دهید. حتی اگر بیماری قلبی دارید، می توانید گام هایی در جهت کاهش شدت آن بردارید. پس از این مطالب برای داشتن یک قلب سالم استفاده کنید. البته می توانید برای کسب اطلاعات بیشتر با پزشک خود مشورت کنید. از امروز برای حفظ سلامتی قلب خود اقدام کنید.
این عبارت را شعار خود قرار دهید :
" برای درمان بیماری قلبی از همین امروز شروع کنید ، فردا دیر است."
برخی از بیماران قلبی با کمک اعمال جراحی نظیر بای پس( by pass ) و آنژیوپلاستی( angioplasty ) تا حدودی بهبود می یابند. گرچه این اعمال می توانند به گردش خون و اکسیژن در عضله قلبی کمک کنند، اما سرخرگ ها همچنان آسیب دیده باقی می مانند و مفهوم آن این است که احتمالاً یک حمله قلبی دیگر خواهید داشت. به علاوه تا زمانی که در شیوه زندگی خود تغییری ایجاد نکنید، وضعیت رگ های خونی شما روز به روز بدتر خواهد شد. تعدادی از زنان در اثر عوارض بیماری قلبی فوت می کنند یا برای همیشه ناتوان می شوند. به همین دلیل کنترل و پیشگیری از این بیماری خیلی مهم و حیاتی است.
بعضی از عوامل خطر مانند: سن و سابقه ارثی بیماری قلبی قابل تغییر نیستند. خطر بیماری قلبی در زنان از سن 55 سالگی افزایش می یابد.
زنان بعد از یائسگی، به علت کاهش تولید هورمون استروژن برای ابتلا ببه بیماری قلبی مستعدتر می شوند. احتمال ابتلا به بیماری قلبی در زنانی که به علل طبیعی یا برداشتن رحم با عمل( hysterectomy ) دچار یائسگی زودرس شده اند نسبت به زنان غیریائسه دو برابر است.
سابقه فامیلی و ارثی بیماری قلبی در سنین پایین عامل خطر دیگری است که قابل تغییر نیست. اگر پدر یا برادر شما قبل از سن 55 سالگی یک حمله قلبی داشته اند و یا اگر خواهر یا مادر شما یک حمله قلبی قبل از 65 سالگی داشته اند، احتمال ابتلای شما به بیماری قلبی زیاد است.
عوامل خطر اصلی قابل تغییر نیستند، ولی دانستن آن از این لحاظ مهم است که اینگونه افراد می توانند با کنترل سایرعوامل خطر بیماری قلبی را در خود کاهش دهند.
این کار چندان مشکل نیست. محافظت از قلبتان می تواند به سادگی راه رفتن سریع یا خوردن یک سوپ خوشمزه یا کارهایی باشد که برای داشتن یک وزن متناسب به آنها نیاز دارید.
| نظرات دیگران ( ) |

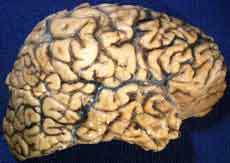
آلزایمر چیست؟ این سؤالی است که شاید برای بسیاری از مبتلایان و نزدیکانشان ناراحت کننده باشد. آلزایمر ، یک بیماری مغزی است کهسبب از میان رفتن یاخته های عصبی مغز می شود و به بروز مشکلاتی در حافظه، اندیشه، احساس و زندگی روزمره می انجامد. گاهی اوقات این بیماری ، افراد بین 69 -65 سال یا حتی کمتر را هم اسیر می کند، اما احتمال ابتلای اشخاص بیش از 80 سال بدان بیشتر است. از آنجا که طول عمر انسان به نسبت گذشته افزایش یافته، شمار افراد مبتلا به این بیماری نیز در حال افزایش است. علت واقعی این بیماری هنوز معلوم نیست. هیچ کس دقیقاً نمی داند از چه رو بعضی از اشخاص دچارش می شوند و پاره ای جان سالم به در می برند.
کمتر بیماری به اندازه آلزایمر ترسناک است. انتظار می رود تعداد مبتلایان آلزایمر ، که می توان اظهار داشت چهارمین علت مرگ در افراد بالغ پس از بیماری های قلبی ، سرطان و سکته مغزی است، تا اواسط قرن آینده به بیش از سه برابر تعداد فعلی برسد.آلزایمر بیماری است که به آهستگی حافظه و شخصیت افراد مسن را به یغما می برد و در نهایت، بیمار توانایی مراقبت از خود را از دست می دهد. افراد مسن مبتلا به آلزایمر اجباراً برای زندگی کردن به فامیل خود یا مراقبان بهداشتی حرفه ای وابسته می شوند. این بیماری پیش رونده، متغیر و ناتوان کننده است و تقریباً نیمی از اختلالات مغزی افراد بزرگسال و پیر را تشکیل می دهد. این بیماری ابتدا به عنوان یک اختلال پیر مغزی ( زوال عقلانی) پیشرس و نسبتاً نادر تلقی می شد، ولی امروزه آمار آن را به اختلال مغزی ( زوال عقلی ) تیپ آلزایمر که پس از 65 سالگی ممکن است عارض شود، می افزایند و به همین سبب شمار این بیماران فزونی یافته است. «آلزایمر» معمولاً بین 50 تا 60 سالگی آغاز می شود گرچه در موارد نادری نیز دیده شده که بیمار جوان تر باشد.
تخریب فعالیت های ذهنی در این بیماری گسترده تر و عمیق تر از انواع دیگر زوال عقلانی است. در اختلال مغزی تیپ آلزایمر این تخریب کلی تر و مدت آن طولانی تر است. علاوه بر این، علایم بیماری آلزایمر و سرعت پیشرفت آن در افراد گوناگون به شدت متفاوت است و هر بیمار به گونه ای خاص این بیماری را تجربه می کند. با این حال، بعضی نشانه ها آنقدر در تمام موارد دیده شده است که می توان آنها را نشانه های مشخص این بیماری نام برد. «آلزایمر» نتیجه یک اختلال آرام و پیشرونده مغزی و بدنی است ، که نشانه های آن در آغاز به اندازه ای نامحسوس است که خود بیمار و اطرافیان تا مدت ها متوجه هیچ امر غیر طبیعی نمی شوند، در حالی که بیماری در حال پیشرفت است؛ تا وقتی که اختلالات به تدریج مشخص شوند و بالاخره در مرحله ای از پیشرفت ، حافظه را در بر گیرد. در این زمان است که درک زمان و مکان، تکلم، استدلال و قضاوت نیز مختل می شود. به همراه آنها اختلالات حرکتی پرخاشگری، بی اختیاری مدفوع و ادرار، بیمار را به از دست دادن کامل استقلال ، و وابستگی به دیگران می کشاند. این بیماری در بین اعضای خانواده مبتلا مشاهده می شود که این نشانگر ارثی بودن آن است.
« ویتامین C » روزانه 1000 میلی گرم، « ویتامین E » روزانه 400 واحد، «بتاکاروتن» روزانه 10000 واحد، «سلنیوم» روزانه 50 میکروگرم، « ویتامین B12 » روزانه 1000 میکروگرم، «کولین» 650 میلی گرم، «روی» روزانه 50 میلی گرم.
« ویتامین C » روزانه 1000 میلی گرم، « ویتامین E » روزانه 400 واحد، «بتاکاروتن» روزانه 10000 واحد، «سلنیوم» روزانه 50 میکروگرم، « ویتامین B12 » روزانه 1000 میکروگرم، «کولین» 650 میلی گرم، «روی» روزانه 50 میلی گرم.
در بعضی خانواده های بزرگ که در آنها ازدواج های فامیلی زیاد بوده، چند مورد مشابه از بیماری آلزایمر دیده شده که البته بسیار نادر است. این بیماری مسری نیست و نتیجه طبیعی پیر شدن اشخاص نیز نیست. مرد و زن به یک نسبت به این بیماری دچار می شوند، اما چون مردها زودتر از زنان می میرند، سه چهارم بیماران را زنان تشکیل می دهند.
بیماری آلزایمر ویِژه نژاد، حرفه، و طبقه اجتماعی یا اقتصادی خاصی نیست و به سطح هوشی افراد نیز ربطی ندارد. عامل مشخصه این بیماری عبارت است از اختلال در مفهوم کاربرد اشیاء ، اختلال در عملکرد و حرکات ، و نیز اختلال در تکلم. تحقیقات نشان می دهند که این بیماری نه ناشی از تورم شرائین مغزی است و نه خستگی مفرط، نه فعالیت بیش از حد مغز یا عدم فعالیت آن. ضمناً ضربه های عاطفی و روحی مثل مرگ همسر یا فرزند، بازنشستگی، بیکاری، تغییر محل زندگی، طلاق و یا غم های شدید عامل ایجاد این بیماری نیستند، ولی هر یک از این ضربه ها ممکن است وجود این بیماری را در شخص بارزتر کند و ظهور آن را سرعت بخشد.
با این همه، درباره علت وجود این بیماری چندین فرضیه وجود دارد، ولی مهمترین آنها فرضیه ژنتیکی یا چند ژنتیکی است که از دیگر فرضیه ها جدی تر به نظر می آید. تا چندی پیش، مکانیسم های بیوشیمیایی تقریباً تمام بیماری های استحاله ای عصبی با شروع در سنین بزرگسالی، کاملاً ناشناخته بودند. یکی از شایع ترین این اختلالات همان آلزایمر است که حدوداً 74 درصد افراد را در کشورهای پیشرفته مبتلا می کند. آلزایمر عموماً در دهه های هفتم تا نهم عمر(70 تا 90 سالگی) تظاهر می کند، اما برخی از اشکال آن اغلب زودتر و گاهی حتی در دهه سوم علامت دار می شوند. مراحل بالینی این بیماری متغیر است، اما شامل زوال پیشرونده حافظه و اعمال شناختی عالی تر مانند قدرت استدلال ، به علاوه تغییرات رفتاری است. این اختلالات نمایانگر استحاله و نابودی سلول های عصبی در نواحی خاصی از قشر مخ، خصوصاً قشر گیجگاهی، آهیانه و هیپوکامپ هستند.

نکته جالب این است که افزایش کلسترول نقش عمده ای در پیشرفت و توسعه بیماری آلزایمر ایفا می کند. در خصوص ارتباط کلسترول با بیماری آلزایمر می توان گفت: APP پروتئینی است که در سلول های بافت مغز و قلب همه انسان ها وجود دارد. گرچه عملکرد طبیعی این پروتئین در بدن ناشناخته است، اما در افراد مبتلا به آلزایمر این پروتئین به طور طبیعی پردازش شده و به پروتئین بتاآمیلوئید تبدیل می شود. وقتی قطعات این پروتئین از هم جدا شود، در هم پیچیده می شود و پلاک هایی را به وجود می آورد که صفت ممیزه ناهنجاری هایی است که در مغز افراد مبتلا به آلزایمر یافت شده است.
به نظر می رسد مقدار بالای کلسترول به افزایش سطح APP منجر می شود و همین امر باعث افزایش پروتئین بتاآمیلوئید و نهایتاً تجمع آنها می شود. یافته های جدید حاکی از آن است که افزایش کلسترول به شکسته شدن پپتیدهای آمیلوئید و مرگ سلول های مغزی نیز منجر می شود. مطالعات دیگر نشان داده است کلسترول بالا، تولید پروتئین دیگری موسوم به آپولیپو پروتئین E را که بیشتر عهده دار انتقال کلسترول به بیرون از سلول است، افزایش می دهد و این افزایش آپولیپو پروتئین E به تجمع کلسترول آزاد - که برای سلامت سلول های عصبی سمی است - منجر می شود. هم اکنون پژوهشگران در حال تحقیق روی نوعی لیپو پروتئین گاوی هستند، که با کلسترول آزاد پیوند می شود ، آن را به کبد منتقل و در نتیجه اثرات مضر آن را خنثی می کند.
برخی دانشمندان معتقدند این که «علت آلزایمر چیست» اهمیتی ندارد، چرا که در نهایت این آسیب اکسیداتیو است که بر اثر مرور زمان مغز را مبتلا می کند و در ایجاد این بیماری نقش دارد. وقتی بدن برای تولید انرژی اکسیژن را می سوزاند این فرآیند ملکول های ناپایداری تولید می کند که به نام رادیکال های آزاد معروفند. این ملکول های ناپایدار ، الکترون ها را از ملکول های سالم بدن می دزدند، تا خودشان را متعادل کنند و به این صورت، به تمام سلول های بدن از جمله سلول های مغزی صدمه می زنند. آلودگی هوا ، دود سیگار و مصرف الکل و... از عواملی هستند که سبب ایجاد رادیکال های آزاد می شوند.

تشخیص بیماری آلزایمر از دیگر اختلالات مغزی، به روش حذفی انجام می گیرد ( زیرا بعضی از این اختلالات قابل درمان هستند). بنابراین نخست، پزشک می کوشد نوع اختلال را مشخص کند و تمام عوامل دیگر را که ممکن است علایم بیماری آلزایمر را ایجاد کند، حذف می کند: از جمله بیماری افسردگی ، اثر ثانوی بعد از داروها در تداخل با داروهای دیگر، کمبود ویتامین ها، اختلالات هورمونی و متابولیکی، بیماری های ناشی از الکلی بودن؛ نیز بیماری هایی که مرکز دستگاه عصبی را فرا می گیرند، مثل عفونت ناشی از سیفلیس، بیماری پارکینسون ، هانتینگتون ، غده های مغزی و زیاد شدن آب جمجمه با آب طبیعی.
هر یک از این بیماری ها علائمی دارند که ممکن است پزشک را در تشخیص به اشتباه بیندازد. وقتی پزشک مطمئن شد که اختلال مغزی بیمارش ناشی از هیچیک از بیماری های فوق نیست، دستور یک معاینه کامل بدنی را می دهد.
این کار شامل الکتروکاردیوگرام، شمارش خون، اندازه گیری الکترولیت ها، تست های کبدی و تیروئیدی، جستجو برای یافتن احتمالی عفونت سیفلیس، احتساب سرعت رسوب خون و تئین ، غلظت داروهای مصرفی و خون بیمار است. ضمناً پزشک دستور ِ گرفتن الکتروآنسفالوگرام، یک سی تی اسکن و عکسبرداری از ریه ها و M.R.I را برای کشف احتمال نارسایی عروق می دهد.
اگر پس از این بررسی دقیق، پزشک به وجود بیماری آلزایمر مشکوک شد، بیمار را برای یک بررسی روان پزشکی، معاینه عصبی و انجام تست های روانی – عصبی و آزمون های بررسی روانی می فرستد. با همه این احوال، در حال حاضر هیچ آزمایشی برای تشخیص بیماری آلزایمر وجود ندارد و به خود پزشک مربوط است که بتواند نشانه های این بیماری را کشف کند. تشخیص افتراقی بیماری آلزایمر، به ویژه از طریق بررسی تمام آزمون های روانی برای آشکار کردن کاهش اعمال عالیه مغز انجام می شود؛ ولی این آزمون ها هنگامی به راستی ارزشمندند که بیمار در اوایل بیماری باشد.
گاه چشم پوشی بسیار زیاد اطرافیان بیمار از بعضی رفتارهای او سبب می شود که خیلی دیر متوجه بیماری شوند و هنگامی به پزشک مراجعه کنند، که دیگر دیر شده و بیماری پیشرفت زیادی کرده است. با توجه به این که علت، نحوه پیدایش و روال پیدایش ضایعات مغزی در بیماری آلزایمر علی رغم پیشرفت پژوهش های علمی همچنان ناشناخته باقی مانده است، هم اکنون هیچ گونه داروی خاصی برای معالجه این بیماری و یا توقف اختلالات مغزی ناشی از آن وجود ندارد. با این حال، می توان برخی علائم این بیماری مثل بی خوابی ، بی قراری، پرخاشگری، عصبیت ، افسردگی و اضطراب را با تلقین یا دارو معالجه کرد.
| نظرات دیگران ( ) |

نقش تغذیه در بیماری های عفونی را مجموعاً به چهار گروه می توان تقسیم نمود:
1- تغذیه در رابطه با ایجاد بیماری های عفونی، شامل بیماری های گوارشی و مسمومیت های غذایی ( بوتولیسم )، بیماری های روده ای مثل اسهال های میکروبی و بیماری های عفونی سیستمیک ( بروسلوز و تیفوئید )
2- تغذیه در بیماران عفونی ( محدودیت ها و ممنوعیت ها )
3- درمان سوء تغذیه به عنوان یکی از عارضه های بیماری های عفونی
4- تغذیه در بیماران با نقص دفاعی شدید
قبل از اینکه وارد این بحث شویم ابتدا به تاثیر غذا در ایجاد مقاومت بدن اشاره می کنیم .
در عصر قبل از آنتی بیوتیک ها، یکی از بیماری های کشنده « سل » بود که متاسفانه هنوز هم هست. وقتی کسی مسلول می شد او را به مکانی با آب و هوای مناسب منتقل می کردند و غذاهای مقوی به وی می دادند. درمان تقریباً به همین صورت انجام می شد. شاید به همین جهت بیمارستان مسلولین و استراحتگاه آنها را جایی می ساختند که فضا ، هوا، نور و غذای کافی داشته باشد. در کشورهای فقیر یکی از علل شایع مرگ و میر کودکان ، بیماری های روده ای و اسهال است. فقر دانش، فقر اقتصادی و فقر بهداشتی در این کشورها از عوامل مهم بیماری های جسمانی، روانی و اجتماعی است؛ یعنی فقر اقتصادی و غذایی اساس خیلی از بیماری های عفونی و واگیر دار در این کشورها هستند و مرگ و میر زیادی را به خصوص در اطفال به دنبال دارند.
اثر غذا در تکامل سیستم دفاعی انسان از دوره جنینی آغاز می شود. یعنی تغذیه دوران بارداری مادر باید کافی و مناسب باشد. اگر در این دوره، به خصوص سه ماهه اول بارداری، به بدن مادر پروتئین ، ویتامین و املاح کافی برسد، جنین رشد لازم را پیدا خواهد کرد. اگر جنین به اندازه کافی رشد کرده و سالم باشد، وزن و اندازه طبیعی خواهد داشت. وزن طبیعی جنین معیار مهمی در تعیین سلامتی اوست.
بعد از تولد، تغذیه نوزاد با شیر مادر شروع می شود که هم ویتامین کافی و هم املاح کافی دارد و می تواند ضامن رشد کودک باشد.اگر سیستم دفاعی کودک در دوره جنینی رشد نکرده باشد، در تمام مراحل بعدی رشد نمی تواند در مقابل عوامل بیماری زا نقش دفاعی کافی داشته باشد.
"دوره شیرخوارگی" دومین مرحله مهم زندگی کودک است. تغذیه مناسب با شیر مادر که دارای ویتامین و املاح کافی است، رشد دفاعی کودک را تداوم می بخشد. کودکی که سوء تغذیه دارد و پروتئین و ویتامین کافی به او نمی رسد، مستعد ابتلا به بیماری های عفونی است و به واکسیناسیون ها هم جواب خوبی نمی دهد. بنابراین تغذیه اساس مقاومت بدن در مقابل عوامل بیماری زای محیطی است که این عوامل محدود به بیماری های عفونی نیست و به سایر بیماری ها نیز تعمیم داده می شود. هر چند که در حال حاضر افراد مرفه از پرخوری و مصرف بیش از حد لازم غذا رنج می برند، ولی بیشتر جمعیت دنیا انسان های محرومی هم هستند که از کمبود تغذیه رنج می برند.
در مورد نقش تغذیه در ایجاد مقاومت در مقابله با بیماری های عفونی بررسی های زیادی انجام گرفته است. مثلاً دیده شده اگر به یک گروه غذای کافی برسانیم و به گروه دیگری واکسن سل بزنیم، آنهایی که تغذیه کافی دارند، کمتر از آنهایی که واکسن زده اند به سل مبتلا می شوند. البته احتمال بروز سل در افرادی که تغذیه کافی داشته اند و واکسن سل هم زده اند، بسیار کمتر می شود.
غذا به عنوان منبع تولید انرژی در بدن، اگر دچار آلودگی های میکروبی باشد، می تواند منشاء بیماری های مختلف و در رأس آنها بیماری های گوارشی و مسمومیت های غذایی باشد. ما در فصول مختلف، در معرض مسمومیت های غذایی هستیم. به خصوص زمانی که هوا گرم می شود، ما شاهد بیماری های روده ای بیشتری هستیم که خطرناک ترین آنها " وبا " است.
مسمومیت های غذایی هم در ارتباط با غذاهای مانده و آلوده بروز می کنند؛ به دلیل آنکه غذاها به طور بهداشتی تهیه نمی شوند و ما بر مراکز تولید غذا و رستوران ها کنترل واقعی نداریم. یعنی هر کس که بیکار مانده در زمینه تغذیه کار می کند و خیلی از افراد از اصول بهداشتی غذا آگاهی ندارند و برخی از آنها هنگامی که از نظرابتلا بیماری های انگلی بررسی می شوند، بیش از یک انگل دارند و می توانند آلودگی و بیماری های انگلی را از طریق دست به دیگران انتقال دهند. به عبارت دیگر هم در تولید مواد غذایی و هم در توزیع آن نکات بهداشتی را رعایت نمی کنیم. در بسیاری موارد مواد غذایی کنسرو شده که خراب می شوند، از رده خارج نمی شوند که بسیار خطرناک هستند. همین طور کشک هایی که در ظرف های مخصوص نگهداری می شوند، اگر دچار فساد و آلودگی شوند، می توانند باعث بیماری های مهلکی مثل بوتولیسم -که یک بیماری خطرناک و کشنده است- بشوند. تب روده یا تیفوئید یا حصبه هم از بیماری های خطرناکی است که از طریق آب و غذای آلوده انتقال می یابد و با توجه به مقاومت آنها نسبت به آنتی بیوتیک در سال های اخیر، مشکلات زیادی را برای مبتلایان به همراه دارند. این میکروب ها از طریق آب و غذا انتقال می یابند که می توانند در افراد به خصوص نزد کودکان سبب ایجاد اسهال های شدید و بیماری های عفونی خطرناک شوند.
لازم به ذکر است حصبه به وسیله آب آلوده ایجاد می شود و معمولا از بیمار به فرد دیگر انتقال پیدا می کند و اگر چنین اتفاقی بیفتد فقط به دلیل عدم رعایت بهداشت است. نکته دیگر اینکه به دلیل باورهای غلط در مردم و حتی برخی از پزشکان و پرستاران، بیماران تیفوئیدی را چنان از خوردن غذا محروم می کنند که منجر به سوء تغذیه شدید و مرگ آنها می شود.( مثلا می گویند بیمار حصبه ای نباید نان بخورد. )
یکی از بیماری های مهمی که از طریق خوردن مواد آلوده در ایران شیوع دارد، تب مالت است. همان طور که می دانید تب مالت یک بیماری مشترک بین انسان و دام است. میکرب این بیماری در گوسفند، بز، گاو، و در حیوانات دیگری مثل خوک و سگ می تواند ایجاد بیماری کند و انسان به طور اتفاقی در تماس با این حیوانات و با مصرف مواد آلوده و بیشتر شیر نجوشیده، به این میکروب آلوده می شود.
معمولا پنیر را باید سه ماه در آب نمک نگه دارند و بعد توزیع کنند که این اصل رعایت نمی شود. به هر حال مصرف پنیر آلوده، سبب بیماری تب مالت در انسان می شود. یکی از بیماری های مهمی که از طریق آب و مصرف غذای آلوده برای انسان ایجاد شود، اسهال های آمیبی است که آن هم در تمام فصول وجود دارد و در غالب شهرها شیوع دارد، ولی در فصل تابستان شایع تر است. همین طور مصرف جگر نیم پز گوسفند منجر به بیماری " توکسوپلاسموز " می شود که کیست انگل وارد معده انسان می شود و تحت تاثیر اسید معده باز می شود و انگل آزاد می شود و از طریق مخاط روده جذب و وارد کبد می شود و وارد غدد لنفاوی می شود. اگر خانم بارداری دچار این بیماری شود، این انگل را به جنین می رساند و در جنین ایجاد بیماری مغز و اعصاب می کند و می تواند منجر به گرفتاری مرکز عصبی حساس چشم و مغز شود که یکی از بیماری های ایجاد کننده سقط در زمان حاملگی است.
بیماری انگلی دیگری که از طریق تغذیه منتقل می شود، کرمک است که در تمام کشورهای متمدن و عقب مانده شیوع بسیار دارد و در بچه ها بیشتر از بالغین است.
بیماری های انگلی از نوع کرم های کدو و قلاب دار نیز در رابطه با تغذیه ایجاد می شود.

جای تاسف است که بگوییم نه تنها عامه مردم دچار سوء برداشت هائی در مورد بیماری های تب دار می باشند، بلکه خیلی از پزشکان و پرستاران هم تحت تاثیر بد آموزی های سنتی ما قرار دارند. بیمار تب دار به علت سوزاندن بیشتر انرژی نیاز بیشتری به تامین انرژی دارد.
بیماری که تب دارد ممکن است به علت دردهای گلو و دستگاه گوارش نتواند به مقدار کافی غذا بخورد و یا ممکن است به علت اختلال در سطح هوشیاری او، نتواند از راه دهان تغذیه مناسبی داشته باشد.
متاسفانه یکی از نکاتی که همیشه فراموش می شود تغذیه این بیماران است. در حالی که از همان ابتدا باید فکر کنیم بیمار چقدر کالری احتیاج دارد و این کالری را محاسبه و تأمین کنیم.؛ و بعد به ازاء هر درجه تب حساب کنیم، چقدر کالری و آب نیاز دارد.
یکی از تفکرات غلط در مورد بیماران تب دار این است که به بیمار حصبه ای نباید نان داد. در حالی که اگر بخواهیم بر بیماری او غلبه کنیم، باید او را از نظر غذایی تقویت کنیم که در این صورت حتی با ندادن دارو، بیمار بعد از یکی دو هفته خوب خواهد شد. پس می توان گفت که چیزی که بیمار حصبه ای را از بین می برد سوء تغذیه است؛ یعنی محروم کردن او از خوردن گوشت، نان و میوه که اصلاً کار درستی نیست. بلکه باید هر چه اشتهای بیمار طلب می کند در اختیارش بگذاریم.
در مورد سرماخوردگی نیز همین باورهای غلط وجود دارد. البته ما می دانیم بعضی از مواد غذایی و میوه ها مثل خربزه و انگور تشدید کننده حالت سرماخوردگی هستند و اگر بیمار حساسیت نشان بدهد و گلویش ناراحت شود، بهتر است این مواد غذایی را نخورد. ولی به طور عام و از نظر علمی محدودیتی نداریم. بیماری که سرماخورده است ، باید سبزی ، مواد پروتئینی و مواد کربوهیدراتی را به مقدار کافی مصرف کند . مگر اینکه بیماری خاصی مثل دیابت و یا اوره داشته باشد که توصیه می کنیم مواد قندی و مواد گوشتی را کمتر مصرف کند. همچنین کودکان یا حتی بزرگسالان وقتی دچار اسهال می شوند، بهتر است شیر مصرف نکنند. البته تغذیه با شیر مادر در در زمان اسهال کودک ضرری ندارد.
در بیماران مزمن عفونی مثل مسلولین و بیمارانی که دچار یک بیماری مزمن هستند و عفونت یک عارضه ثانویه در آنهاست ( مثلا بیماران سرطانی یا بیمارانی که فلج هستند ) کاهش قدرت عضلانی و لاغری آنها قبل از آن که مربوط به بیماری شان باشد، مربوط به سوء تغذیه است. یعنی باید در هر شرایط غذای کافی به آنها برسانیم.
در بیماری های عفونی در اثر سم تولید شده توسط میکروب در بدن و تأثیر آن بر سیستم مغز و اعصاب و مرکز اشتها، بیمار دچار کم اشتهایی و در نتیجه سوء تغذیه می شود . به علاوه در بیماری های تب دار به علت سوزاندن بیش از حد کالری توسط بدن ، ضعف و لاغری ایجاد می شود. وظیفه اصلی ما برای درمان، جبران انرژی تحلیل رفته و یا جبران کاهش وزن است. به همین منظور در همه بیماران عفونی، تغذیه را اصل قرار می دهیم. خیلی از مردم فکر می کنند، عامل بروز لاغری مصرف انواع آنتی بیوتیک هاست که کاملاً نادرست است. آنتی بیوتیک برای درمان بیماری است. مثلاً اگر در بیماری ذات الریه آنتی بیوتیک مصرف نشود، احتمالاً به مرگ بیمار می انجامد. واقعیت این است که هر بیماری عفونی باعث کاهش وزن می شود. کاهش وزن باعث کاهش فعالیت سیستم دفاعی بیمار می شود و یکی از علل شایع مرگ بیماران، بروز عفونت های ثانویه است که در اثر سوء تغذیه و کاهش مقاومت بدن ایجاد می شود.
وقتی صحبت از نقص شدید سیستم دفاعی بدن می کنیم، بیشتر عفونت پذیری مورد نظرمان است. ممکن است در حالت عادی، غذای سمی کنسرو را بخوریم ولی دچار بیماری عفونی نشویم؛ اما در شرایطی که دچار نقص شدید سیستم دفاعی باشیم، اگر از همین غذا بخوریم ممکن است دچار بیماری شویم. به بیمارانی که دچار نقص در سیستم دفاعی بدن هستند، به خصوص افرادی که تعداد گلبول های سفید خون آنها زیر 1000 یا کمتر است توصیه می کنیم از غذای خام استفاده نکنند و حتی میوه ها را به صورت کمپوت مصرف کنند و در مدتی که تعداد گلبول های سفید آنها زیر 1000 است، از مصرف خشکبار نیز خودداری کنند. آب آشامیدنی نیز باید کاملاً تصفیه شده و عاری از میکروب باشد. البته به محض آنکه تعداد گلبول های سفید خون آنها به بالای 2000 و 3000 رسید، می توانند از مواد خام هم به طور طبیعی استفاده کنند.
متاسفانه چیزی که امروزه به آن توجه نمی شود، زیان های پرخوری و مصرف بیش از حد انرژی به خصوص در جوامع صنعتی و پیشرفته دنیاست.
واقعیت این است که افراد چاق مستعد ابتلا به دیابت هستند و افراد دیابتی نیز بالقوه عفونت پذیر هستند. بنابراین عفونت نزد افراد چاق خطرناک است. مثلاً ذات الریه در یک آدم چاق بیشتر باعث مرگ می شود تا در آدمی با وزن مناسب. بنابراین تأکید می کنیم پرخوری و چاقی یکی از بلاهایی است که بشر را تهدید می کند.
| نظرات دیگران ( ) |
سالانه تعداد زیادی از انسان ها به علت تماس با حیوانات، بیمار می شوند یا جان خود را از دست می دهند. همچنین با رواج برخی از سبک های زندگی غربی که به صورت ناقص و بدون آگاهی در جامعه ی ما مورد تقلید قرار می گیرد، شاهد افزایش حضور حیوانات در محیط زندگی به ویژه در شهرها هستیم که ناخواسته پیامدهایی از جمله افزایش بیماری های مشترک بین انسان و حیوان را به دنبال داشته است.

تعداد این بیماری ها در هر کشوری متغیر و اهمیت آن نیز متفاوت است. برخی از بیماری ها مانند تب مالت به صورت بومی در کشور وجود دارد. برخی دیگر نیز به عنوان بیماری های بومی از گذشته های دور در کشورمان شناسایی شده اند.
برای بیماری های بومی یک سیستم مراقبتی وجود دارد، یعنی شبکه ای موجود است که صرف نظر از زمان و مکان، هرگاه بیماری رخ می دهد، می تواند آن را کشف کند. این شبکه به صورت مستمر تمام اطلاعات مربوط به مرگ و میر یا معلولیت ناشی از این بیماری ها و عوامل اثرگذار را شناسایی می کند. برای مثال در مورد بیماری تب مالت باید مشخص شود که سالانه چه تعداد، در کجا و به چه علت مبتلا به این بیماری می شوند و اگر تلفاتی به دنبال داشته، میزان آن چقدر است.
در این سیستم بررسی راه های انتقال، سن، جنس، شغل بیماران و آب و هوای منطقه در شناسایی بیماری و عوامل مؤثر بر آن بسیار اهمیت دارد. این عوامل همه ساله بررسی می شوند. کاهش بیماری و عوامل موثر بر آن نشان می دهد، برنامه هایی که برای مقابله با بیماری اجرا شده، موفقیت آمیز بوده است و باید ادامه یابد.
موارد ابتلا و مرگ و میر ناشی از بیماری مالاریا در ایران به دلایل عدم کفایت سیستم های بهداشتی- درمانی، مهاجرت جمعیتی و اسکان جمعیت در نقاط جدید بروز پیدا می کند. این مسئله در مورد جوامع روستایی به ویژه در شرایط فقدان اماکن مسکونی بهداشتی بیشتر به چشم می خورد.
مالاریا یک بیماری تب دار هزار چهره است که توسط یک انگل تک سلولی به نام "پلاسمودیوم" ایجاد می شود. مالاریا، به معنای آب و هوای بد است و اساساً یک بیماری شایع در مناطق گرمسیر است. البته برای انگل پلاسمودیوم، آب و هوا چندان اهمیتی ندارد. ولی روش انتقال بیماری، به نحوی است که هوای گرم و مرطوب شرایط مساعدتری برای رشد آن فراهم می کند. به جز موارد استثنائی، انتقال بیماری مالاریا از طریق گزش نوعی پشه، موسوم به پشه ی آنوفل صورت می گیرد.
این پشه ی وحشی در مناطق شهری به ندرت یافت می شود و برای بقا و تولید مثل، به تالاب ها و آب و هوای گرم و مرطوب نیاز دارد. اگرچه استان سیستان و بلوچستان هنوز هم بالاترین میزان شیوع و بروز مالاریا در کشور را به خود اختصاص داده، اما بررسی ها حاکی از کاهش چشمگیر تعداد مبتلایان و نیز تغییر الگوی ابتلا در جهت کاهش آلودگی است که با توسعه ی زیر ساخت های اجتماعی و فرهنگی و نیز تشدید و استمرار کنترل بر ترددهای بی ضابطه ی مرزی، شاهد ارتقا بیش از پیش شاخص های بهداشتی-درمانی، از جمله تعداد مبتلایان به مالاریا هستیم.
بر اساس گزارش مرکز مدیریت بیماری های وزارت بهداشت، 60 درصد موارد مالاریا در ایران مربوط به دو کشور پاکستان و افغانستان است و 75 درصد مالاریای وارد شده از پاکستان، به درمان مقاوم بوده و نیازمند رژیم درمانی خاص است که هزینه ی درمان را چند برابر می کند.
هاری، بیماری حاد آنسفالیت(التهاب حاد مغز در اثر عفونت ویروسی) کشنده ویروسی است که به دو شکل تحریکی و فعال (هاری خشمگین) و ساکت (هاری فلجی) ظاهر می شود. در ایران بیشترین موارد هاری ناشی از گاز گرفتن سگ های ولگرد به علت عدم قلاده گذاری است.
بیماری هاری مسری نیست، ولی به محض ایجاد کوچک ترین خراش یا زخم در پوست، قابل انتقال می شود. همچنین گربه ها و سگ هایی که به ظاهر سالم هستند و علائم بالینی هاری ندارند، از طریق لیس زدن لب، چشم و بینی کودکان این بیماری را منتقل می کنند. از مهم ترین علائم این بیماری دست و پا زدن، توهم، انقباض عضلات تنفسی، ترشح بزاق، استفراغ، تشنج و فلج موضعی و اختلال در ریتم قلب و سیستم عصبی است. سالانه 200 میلیون تومان به منظور کنترل احتمالی اپیدمی بیماری هاری به مرکز کنترل بیماری های قابل انتقال بین انسان و دام تعلق می گیرد که عموماً صرف اطفا یا پیشگیری از بروز اپیدمی می شود. همچنین سالانه 2میلیارد تومان هزینه، صرف خرید سرم و واکسن هاری می شود که میزان اثربخشی این دارو صد در صد است و در صورت استفاده ی نابجا منجر به مرگ افراد خواهد شد.
این بیماری خطرناک، در افرادی که گوشت و فرآورده های گوشتی آلوده مصرف کنند، دیده می شود و عوارض مرگبار به همراه دارد. این بیماری مغز و طناب نخاعی گاو را تحت تأثیر قرار می دهد و قدرت بقای بسیار بالایی دارد، به طوری که در برابر انجماد و حرارت بسیار مقاوم است. بافت های سیستم اعصاب مرکزی، مغز، نخاع، تیموس و شبکیه، عمده بخش هایی هستند که در اثر این بیماری قابلیت عفونت زایی دارند. بیماران مبتلا به جنون گاوی دچار مشکلات روانی بسیاری هستند که شایع ترین آن افسردگی و اسکیزوفرنی است. مهم ترین علائم ابتلا به این بیماری بی ثباتی، اشکال در راه رفتن و حرکات غیر ارادی است. بیماری جنون گاوی در کشور ما توسط وزارت بهداشت و سازمان دامپزشکی کشور کاملاً تحت کنترل است. اصلی ترین استراتژی برای پیشگیری از این گونه بیماری ها، هماهنگی بین بخش های ذی ربط و جلوگیری از عبور و مرور غیرقانونی دام در مرزهای غربی و شرقی است.
تب کریمه کنگو یکی از تب های خون ریز ویروسی است. هر چند این بیماری در اصل مربوط به حیوانات است، ولی موارد تک گیر و همه گیری های انسانی این بیماری نیز گاهی حادث می شود. در ایران این بیماری با نشانه های تب، بثوراث پوستی، اکیموز(اختلالات خونریزی) و خون ریزی شناخته شده است. این بیماری در ایران به دنبال انتقال شکل بیمارستانی CCHF تظاهر پیدا کرد و سپس در نقاط دیگر کشور مثل استان های سیستان و بلوچستان، اصفهان و گلستان بیشترین موارد گزارش را به خود اختصاص داد. همچنین کارکنان بهداشتی بیشتر در معرض خطر ابتلای به این بیماری هستند، چون این بیماری می تواند از طریق فرو رفتن اجسام نوک تیز و آلوده طی اقدامات جراحی منتقل شود. بخش عمده ی این بیماری از طریق کشورهای افغانستان و پاکستان به ایران منتقل شده که در حال حاضر با توجه به تمهیدات لازم، شیوع این بیماری در کشور ما به شدت کاهش یافته و این در حالی است که هنوز در پاکستان اپیدمی بزرگ تب کریمه کنگو وجود دارد.
سالک عشایری بیماری انگلی خطرناکی است که در عراق وجود دارد و از طریق آب آلوده باعث خون ریزی دستگاه ادراری شده و در صورت طولانی شدن، منجر به سرطان مثانه می شود. در مواقع بحرانی، با سم پاشی و پشه بندی آغشته به حشره کش می توان این بیماری را مهار کرد.
تب مالت بیماری مزمن و معلولیت زایی است که از طریق لبنیات غیر پاستوریزه منتقل می شود و در دام با کاهش شیر و گوشت همراه است. به همین دلیل از خوردن شیر و فرآورده های آن نظیر بستنی، آبمیوه های مخلوط با شیر و شیر موز که به پاستوریزه بودن شیر آن اطمینان ندارید، باید خودداری کنید. این بیماری قابل انتقال از طریق تماس با فرآورده های لبنی غیر پاستوریزه و خام یا تماس با حیوانات یا ترشحات آنهاست. تب مالت با واکسیناسیون مرتب و نظارت مستمر دام ها قابل کنترل است.
بیماری آنفلوآنزای پرندگان از جمله بیماری هایی است که طی دو سال گذشته در آسیای جنوب شرقی و برخی کشورهای همسایه مانند ترکیه شیوع پیدا کرده است. خوشبختانه در کشور ما اقدامات زیادی برای جلوگیری از تهدیدهای این بیماری صورت گرفته که منجر به جلوگیری از ورود این بیماری به کشور شده است.
در دو حالت این ویروس به عاملی خطرناک برای انسان ها تبدیل می شود:
نخست اینکه زنجیره ی بیماری به قدری جهش ژنتیکی داشته باشد که در نهایت قابل انتقال میان انسان ها شود. خوشبختانه تا کنون تمام موارد انتقال، از طریق حیوان به انسان بوده و هنوز هیچ مدرکی دال بر انتقال آنفلوآنزای پرندگان از انسانی به انسان دیگر وجود ندارد.
اما احتمال دوم و خطرناک تر ترکیب زنجیره ی بیماری با یک ویروس آنفلوآنزای انسانی است که بدن را دچار تغییر کرده و سلامت بشر را تهدید کند.
به اعتقاد کارشناسان بهداشتی، آموزش در کنترل و کاهش بیماری ها نقش مهمی بر عهده دارد، اما به تنهایی کافی نیست، زیرا تا زمانی که افراد اعتقاد کامل به آگاهی و دانسته های خود نداشته باشند، آموزش بی تأثیر خواهد بود. به کمک مراکز بهداشتی و بهورزها، همچنین از طریق رسانه ها، باید آموزش های لازم به مردم به ویژه روستاییان که بیشتر در معرض تماس با حیوانات و دام ها هستند، داده شود.
محافظت از مرزها به عهده ی وزارت کشور است، اما سازمان دامپزشکی نیز می تواند با دخالت خود از شیوع بیماری ها در کشور جلوگیری کند.
خریداری دام های ارزان قیمت از کشورهای همسایه سودآور است و بسیاری از بازرگانان به این کار روی می آورند. اقداماتی که سازمان دامپزشکی پس از ورود دام ها انجام می دهد، شامل سم پاشی، کنه کشی، قرنطینه به مدت 48 ساعت و واکسیناسیون آنهاست. اما این اقدامات نیز نمی تواند در همه ی موارد از ورود بیماری جلوگیری کند. همچنین اعمال نظارت بر تمامی مرزها به خصوص 900 کیلومتر مرز خاکی در شرق کشور، بسیار دشوار است. امید می رود با کمک وزارت بهداشت و سازمان دامپزشکی این قبیل اقدامات در ایران نیز معمول شود.
| نظرات دیگران ( ) |
